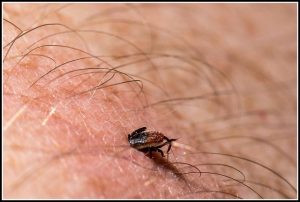
Helló mindenkinek! Emlékszem, hogy gyermekkori mikor ijedtünk meg egymással kullancsokkal és azokkal a fertőzésekkel, amelyeket hordozhatnak.
De néhány hónappal ezelőtt egy teljesen komikus történet tanúja voltam. Anfisa Petrovna nagymama a bogyók szedése során egy kullancs megharapta.
Eleinte azt hitték, hogy ez rendben van, de egy idő után diagnosztizálták Lyme-kórt. Nem volt idő viccekre. Most részletesen elmondom neked a Lyme-kór - mi ez és milyen esetekben fennáll annak veszélye, hogy elkapják őket. Az ilyen információkat nagyon óvatosan kell tanulmányozni.
A cikk tartalma:
Lyme-kór - A „láthatatlan” betegség jelei és tünetei
Nyáron - a piknikre és a természetben tett sétákra - növekszik a Lyme-betegség kialakulásának kockázata
A betegséget ixodid kullancsok terjesztik, és az éves statisztikák szerint a Lyme-kór előfordulása 25-szeresére nőtt 1982-hez képest.
A Lyme-kórot, amelyet néha "láthatatlan" betegségnek is neveznek, tüneteket diagnosztizálják, ideértve, de nem korlátozva azokra, a betegség legjellemzőbb tünetét - vándorló gyűrű alakú eritémát - ebben a betegségben a patognómiai bőrkiütés.
A történet
1975-ben az USA-ban Connecticutban, Lyme-ből származó gyermekek és felnőttek hasonló atipikus artritisz tüneteket mutattak. 1977-re 51 Lyme -artritisz vagy Lyme-artritisz esetét diagnosztizálták, ahogyan akkoriban a betegséget hívták. A betegség etiológiáját transzmissziósnak tekintették, és összekapcsolódtak az Ixodes scapularis ixodid kullancs harapásával.
1982-ben Willy Burgdorfer (Willy Burgdorfer) azonosította ennek a fertőző betegségnek a kórokozóját - kiderült, hogy Borrelia a spirochete családból, a Borrelia burgdorferi tudós elnevezése alapján.
A Borrelia burgdorferi-vel fertőzött kullancscsípés során a kórokozó belép az emberi véráramba. A borrelia dugóhúzó alakú formája lehetővé teszi rögzítését és beültetését a különféle testszövetekbe, ami a boreliózisban a több szerv és a többrendszeri károsodás oka.
Megállapítást nyert, hogy a Borrelia burgdorferi öt fő szerotípusa létezik, amelyek több mint 100 különböző törzset tartalmaznak az Egyesült Államokban és több mint 300 törzset tartalmaznak világszerte. Sokan rezisztensek számos antibakteriális gyógyszer ellen.
A borreliozis szerológiai diagnosztikája 1984 óta válik elérhetővé. Több mint tíz évvel később, 1997-ben.- megjelent az első Lyme-betegség elleni oltás, de 4 év elteltével a gyártók eltávolították az oltást a piacról.
Átviteli út
Mivel sok Lyme-betegségben szenvedő beteg nem említi a kullancscsípés tényét, egyes szakértők úgy vélik, hogy a Borrelia átvihető más rovarok - szúnyogok, pókok, bolhák és rákok révén.
A terhesség alatt szerzett Lyme-betegség transzplacentális fertőzéshez, esetleges magzati halálhoz vagy halálos szüléshez vezethet. Ugyanakkor nem volt olyan eset, amikor a fertőző betegség negatív hatással lenne a magzatra, amikor a terhes nők az előírt antibakteriális terápiát követnék.
Nem állnak rendelkezésre adatok az anyatejbe történő fertőzés eseteiről sem. Adatokat szereztek arról, hogy a Borrelia képes-e életképessé válni a konzervált véradásban, ezért a Lyme-kóros betegeknek nem ajánlott vért adni.
Annak ellenére, hogy a Lyme-kór kutyákban és macskákban is fennáll, nincs bizonyíték arra, hogy a házigazdák közvetlenül megfertőzhetik háziállatukat. A Lyme-kór leggyakoribb diagnosztizálása a patognómás tünetek és a kullancsokkal való esetleges érintkezésre vonatkozó információk alapján történik.
Klinikai tünetek és diagnózis
Más fertőző betegségekhez hasonlóan, a Lyme-kórhoz hasonlóan a serodiagnosis a betegség első heteiben várhatóan negatív eredményeket fog hozni. Néhány héttel a fertőzés után egy enzimhez kapcsolt immunszorbens vizsgálat (ELISA) képes kimutatni a B. burgdorferi elleni antitesteket.
Pozitív ELISA esetén Western-blot tesztet alkalmaznak a diagnózis megerősítésére. Ezen laboratóriumi vizsgálatok specifikása és megbízhatósága a betegség stádiumától függ.
A kis hyperemic papulák általában a kullancscsípés helyén jelennek meg. Az ilyen papulák a kullancscsípés normális reakciója, nem pedig a Lyme-kór specifikus tünete.
A következő napokban azonban a hyperemia területe fokozódhat, ha a Lyme-betegségre patognómás bőrkiütés képződik gyűrű alakú vándorló eritéma formájában - egy külső élénkvörös gyűrűvel, amely körül nem változtatja a bőr területét. A kiütés megjelenése a célponthoz hasonlít.
Sok betegnél azonban a bőrkiütésnek nincs kifejezett patognómikus jellege, néhány betegnél a bőrkiütés elemei a bőr több területén megjelennek. Az influenza-szerű tünetek, például láz, hidegrázás, letargia, a test fájó érzése és fejfájás kísérhetik a bőr tüneteit.
A fertőzést követő néhány héten, hónapon belül, vagy akár években a betegeknél meningitis, az arc egyik oldalának átmeneti bénulása (Bell-bénulás), végtagok gyengesége és különféle károsodott motoros funkciók fordulhatnak elő.
Néhány héttel a betegség után számos betegnél kevésbé jellemző tünetek alakulnak ki, mint például:
- szívműködési rendellenességek - aritmiák, amelyek rendszerint legfeljebb néhány napot vagy hetet tartanak fenn;
- kötőhártya-gyulladás vagy episzekleritisz;
- májgyulladás;
- súlyos gyengeség.
Klinikai mimikri
A Lyme-kórra patognómikus, vándorló gyűrű alakú eritéma a betegek több mint felében hiányzik, és a betegek kevesebb mint fele jelentkezik a kullancscsípést.Egyes jelentések szerint a betegek ezen része nem haladhatja meg a 15% -ot.
Ugyanakkor sok beteg teljesen egészségesnek néz ki, serodiagnózis során nem fedik fel a kórokozóval szembeni ellenanyagokat. Ezért nevezik a Lyme-kórot gyakran „láthatatlan” betegségnek.
kezelés
Az antibiotikus terápia korai alkalmazása rendszerint a betegek gyors és teljes gyógyulásához vezet. A betegség későbbi szakaszaiban kezelt betegek többsége szintén jól reagál a folyamatban lévő antibiotikum-kezelésre, bár hosszú ideje megőrizheti az idegrendszer és az ízületek tüneteit.
A betegek 10–20% -ában olyan tünetek, mint gyengeség, izomfájdalom, disszomnia és mentális rendellenességek továbbra is fennállnak, még az antibiotikumos kezelés teljes befejezése után is.
Az USA-ban, a Mayo Clinic ajánlásai szerint a Lyme-kór szokásos kezelése az orális antibiotikumterápia a betegség korai szakaszában. Felnőtteknek és 8 évesnél idősebb gyermekeknek ajánlott a doxiciklin szedése, kisgyermekek, terhes nők és szoptató nők esetében amoxicillint vagy cefuroximot alkalmaznak.
Az antibiotikumok parenterális beadása javasolt, ha a központi idegrendszer részt vesz a fertőző folyamatban. Ez a terápia hatékony módszer a fertőző kórokozók eltávolítására a testből, bár a betegség tüneteinek teljes kiküszöbölése eltarthat egy ideig.
A Lyme-betegség elleni oltás hiányában a borreliozis megelőzése magában foglalja a speciális rovarriasztók alkalmazását és a kullancsok azonnali eltávolítását, ha kimutatásra kerülnek.
Lyme-kór
A Lyme-kór (kullancsos borreliosis) olyan fertőző betegség, amely kullancscsípéssel jár. A betegségre az intoxikáció tünetei és egy tipikus bőrkiütés, az úgynevezett erythema migrans.
Az előfordulás okai
A Lyme-betegséget a Borrelia nemzetség baktériumai okozzák. Az ember megfertőződik a fertőzött ixodid kullancsok harapása révén. Egy ixodid kullancs nyálával a kórokozó bejut az emberi testbe.
A bevezetés helyétől a kórokozó a vér és nyirok áramlásával behatol a belső szervekbe, a nyirokképződésekbe és az ízületekbe. Halálkor a Borrelia endotoxint választ ki, amely számos immunopatológiai reakciót vált ki.
A betegség tünetei
Általában 1-2 hét telik el a fertőzéstől az első megnyilvánulásokig. A betegség első tünetei nem specifikusak: láz, fejfájás, hidegrázás, izomfájdalom, gyengeség.
Jellemző tulajdonsága a merev nyaki izmok. A kullancscsípés helyén gyűrűs vörösség alakul ki (vándorló gyűrűs eritéma). Az első 1-7 napban makula vagy papula jelenik meg, majd néhány napon vagy heten belül az eritéma minden irányba kiterjed.
A bőrpír széle erősen vörös, gyűrű formájában kissé emelkedik a bőr fölé, a bőrpír közepén kissé sápadtabb. Az eritéma gömb alakú, átmérője 10–20 cm (legfeljebb 60 cm), gyakrabban a lábán, ritkábban - az alsó hátán, a hasban, a nyakon, az axillary-ban, a patkányon.
Az akut időszakban a lágyfenék károsodásának tünetei (émelygés, fejfájás, gyakori hányás, fotofóbia, hiperesztézia, meningeális tünetek) jelentkezhetnek. Az izom- és ízületi fájdalmakat gyakran megfigyelik. 1–3 hónap elteltével megindulhat a II. Stádium, amelyet neurológiai, szívbetegségek jellemeznek.
A szisztémás kullancsos borreliosis esetén a meningitis és agyideg neuritis, radikuloneuritis kombinációja jellemző. A leggyakoribb szív tünet az atrioventrikuláris blokk, a szívizomgyulladás, perikarditisz kialakulása lehetséges.
Légzés, szívdobogás, szorító mellkasi fájdalmak jelentkeznek. A III. Stádium ritkán alakul ki (0,5–2 év elteltével), és az ízületek károsodása (krónikus Lyme-ízületi gyulladás), a bőr (atrofikus akrodermatitisz) és a krónikus neurológiai szindróma jellemzi.
diagnosztika
A diagnózist járványügyi történelem alapján végzik (erdő látogatása, kullancscsípés), figyelembe véve a klinikai képet (vándorló gyűrűs eritéma). A vérvizsgálat során - leukocitózis, megnövekedett ESR. A biokémiai elemzés gyakran megmutatja az AsAT (aszpartát-aminotranszferáz) aktivitásának növekedését. A diagnózis megerősítéséhez szerológiai vizsgálatokat (RNIF, ELISA, PCR) végeznek.
Bizonyos esetekben hamis pozitív szerológiai reakciók fordulhatnak elő szifiliszben, fertőző mononukleózisban, reumás betegségekben és relapszív lázban.
Ebben az esetben az orvosoknak előre kell látniuk ezeket a körülményeket és kompetens differenciáldiagnózist kell végezniük, hogy kizárják azokat a patológiákat, amelyek hasonló tüneteket és laboratóriumi paramétereket adnak a vérvizsgálat során.
A betegség típusai
Vannak a betegség látens és nyilvánvaló formái. A betegség során megkülönböztetjük az akut, szubakut, krónikus borreliozist.
Súlyosság szerint: súlyos, közepes, könnyű. A fertőzés jeleitől függően a Lyme-kór szeronegatív és szeropozitív lehet.
A klinikai lefolyás szerint a Lyme-kór három szakaszban jár:
- Az első szakasz a helyi fertőzés stádiuma (eritéma és nem eritéma formában fordul elő).
- A második szakasz a terjesztés szakasza. Lázas, neurotikus, meningeális, szív- és vegyes formában megy végbe.
- A harmadik szakasz a perzisztencia stádiuma. A túra variációi: krónikus Lyme-ízületi gyulladás, atrofikus acrodermatitis és a betegség más formái.
A beteg tevékenységei. Ha kerek alakú vöröset észlel a kullancscsípés helyén, azonnal forduljon orvoshoz és kezdje el a kezelést.
kezelés
Antibakteriális gyógyszereket (tetraciklin, doxi-ciklin, amoxicillin) használnak a Lyme-kór kezelésére. Ha a betegeknél vannak idegrendszer, ízületek és szív sérülések, akkor nem lehet felírni a tetraciklin gyógyszereket, mivel ez komplikációkhoz és / vagy visszaesésekhez vezethet a terápia után. Ilyen esetekben általában penicillint vagy ceftriaxont alkalmaznak.
Lyme-ízületi gyulladás esetén nem szteroid gyulladáscsökkentő gyógyszereket (indometacin, diklofenak, piroxicam, meloxicam, ibuprofen, ketoprofen), fájdalomcsillapítókat és fizioterápiát alkalmaznak.
Az allergiás tünetek csökkentésére deszenzibilizáló terápiát alkalmaznak. A gyógyulás idején a betegeknek általában adaptogéneket, helyreállító anyagokat, valamint az A, B és C csoport vitaminokat írnak fel.
A Lyme-kór kezelésében a patogenezikus terápia is fontos, amely a betegség klinikai megnyilvánulásaitól és a kezelés súlyosságától függ. Például magas láz és súlyos testmérgezés esetén méregtelenítő gyógyszereket írnak fel a betegnek.
Ha a Lyme-kórt meningitis kíséri, dehidrációs gyógyszereket kell felírni. A koponya- és / vagy perifériás idegek károsodásának, a neuritis, az ízületi gyulladás és az ízületi fájdalom esetén a fizioterápiás kezelés javasolt.
A szívműködés megsértése esetén panangin- vagy aszpartám-készítményeket írnak fel. Autoimmun rendellenességek esetén a delagilt nem szteroid gyulladáscsökkentő szerekkel együtt írják fel.
Ami a Lyme-kór előrejelzését illeti, ez általában kedvező időben történő és megfelelő kezelés esetén. Ha a kezelést későn kezdik el, akkor nagyobb a valószínűsége annak, hogy a patológia előrehaladták, és a relapszusos és krónikus kimenetelre való áttérés valószínűsíthető.
A Lyme-kór tartós fennmaradó hatásai csökkentik a beteg munkaképességét, és bizonyos esetekben fogyatékossághoz is vezethetnek.
Egy ilyen dinamikus megfigyelés után az orvosok szakértői csoport a megfelelő következtetést vonja le a beteg egészségi állapotáról, a fertőzés folyamatának hiányáról vagy krónikus jellegéről.
szövődmények
A Lyme-kór a következő komplikációkkal járhat:
- Agyi szövődmények. A legsúlyosabb szövődmények akkor fordulnak elő, amikor a kóros folyamat a központi idegrendszerre terjed. Van a fejfájás gyulladása, néha a koponya- vagy perifériás idegek károsodása.
- Szív komplikációk. A szívizom szenved, endocarditis és pericarditis fordulhat elő.
- Az ízületek szövődményei Lyme-kór után. Bizonyos esetekben a Lyme-kór az ízületeket gyulladja meg.
megelőzés
Védőruházat, speciális vegyi anyagok használata kültéren. Miután meglátogatta az ixodid kullancsok lehetséges lokalizációs helyeit, gondosan meg kell vizsgálni a test teljes felületét.
Mi a Lyme-kór?
Dugós borjú Lyme borreliosis (szinonimák: Lyme betegség, Lyme borreliosis, Ixodes kullancsos borreliosis.) Jelenleg Lyme-kór (BL) (Lyme-kór - angol, la maladie de Lyme - francia, Die Lyme-Krankheit - német) természetes fokális, fertőző, poliszisztémás betegségnek tekinthető, komplex patogenezisű, beleértve az immunközvetített reakciók komplexumát is.
1981-ben meghatározták e megnyilvánulások spirochetalis etiológiáját, amely után már lehetett beszélni a betegségről, mint nosológiai formáról különféle klinikai megnyilvánulásokkal.
Egészen a közelmúltig hitték, hogy a Lyme-kór kórokozója egyetlen Borrelia - Borrelia burgdoiferi. A különféle természetes fókuszokból származó borrelia izolátumok fehérje összetételében mutatkozó különbségek azonban eredetileg arra utaltak, hogy a Lyme borreliosis etiológiai szempontból heterogén.
Jelenleg a Borrelia burgdorferi sensu lato komplexhez tartozó több mint 10 genomi csoportot izoláltak, amelyek egyenlőtlen eloszlásúak az egész világon.
Ami a Japánban található B-japonicát illeti, ez nyilvánvalóan nem kórokozó ember számára.
Meg kell jegyezni, hogy a VS116 csoport (B. valaisiana) patogén potenciálja eddig nem ismert. Az utóbbi évek tanulmányainak és klinikai megfigyeléseinek eredményei arra utalnak, hogy a beteg szervi sérüléseinek természete a borrelia típusától függhet.
Tehát adatokat szereztek összefüggésről a B. garinii és a neurológiai megnyilvánulások között, B. burgdorferi s. s. és Lyme arthritis, B. afielii, valamint krónikus atrofikus dermatitis.
Ezért a Lyme-kór klinikai képében megfigyelt különbségek ezen fertőzés orrizomának különböző pontjain alapulhatnak a B. burgdorferi sensu lato komplex genetikai heterogenitásán.
Mindezen tények alapján a "Lyme-betegség" alatt szokás az etiológiás szempontból független, ixodikus kullancsos borreliozis egész csoportját érteni.
Patogenezis (ami történik) a betegség alatt
A borreliozisról szóló ismeretek felhalmozódásának szakaszában, tekintettel az epidemiológia általános jellegére, a patogenezis és a klinikai megnyilvánulások hasonlóságaira, elég elfogadható ezeket a „kullancsos kullancsos borreliózis” vagy „Lyme-betegség” általános név alatt kombinálni, tisztelgve az első kullancsos kullancsos eredetű ixódos borrelioziót.
A Lyme-betegség természetes gócai elsősorban a mérsékelt éghajlati övezetek ragasztott tájaira korlátozódnak. Az Egyesült Államokban a fő hordozók a legelő-kullancsok, a fxodes scapularis (régi fajnév /. Dammini), kevésbé fontosak. pacificus, nosoarealis eurázsiai részén - az ixodid kullancsok két elterjedt faja: taiga (/. persulcatus) és az erdő (/. ricinus).
A vörös lárvák gyakran parazitálnak kis rágcsálók, nimfák és szexuálisan érett egyének körében - sok gerinces, főleg erdei állatoknál. A kutyák bizonyos járványügyi szerepet játszanak. A kullancsok természetes fertőzése borreléval az endemikus fókuszokban eléri a 60% -ot.
Bizonyított, hogy a borrelia több típusa szimbiózisot mutat be egy kullancsban. Az ixodid kullancsok egyidejű fertőzése a kullancsos encephalitis és a Lyme-kórokozó kórokozóival meghatározza e két fertőzés konjugált természetes fókuszainak fennállását, amely előfeltételeket teremt az emberek egyidejű fertőzéséhez és a vegyes fertőzés kialakulásához.
Az emberi fertőzés vektor által terjedő módon történik. A kórokozót kullancscsípéssel és a nyállal oltják be. Nem kizárt, de nem is teljesen bebizonyított, hogy a fertőzés másik módja, például tápláló (például kullancsos encephalitis).
Az elsődleges fertőzéseket a tavaszi-nyári szezonalitás jellemzi, a kullancsok aktivitásának időszaka miatt (áprilistól októberig). Fertőzés az erdő látogatása során történik, számos városban - a városi határokon belüli erdőparkokban. Az előfordulási arány szempontjából ez a fertőzés az ország első természetes helyein az egyik első helyet foglalja el.
Fertőzéskor a gyulladásos és allergiás bőrváltozások komplexe általában a kullancs elszívásának helyén alakul ki, amely a Lyme-kórra jellemző specifikus, erythema formájában nyilvánul meg.
A kórokozó egy bizonyos ideig fennálló helyi perzisztenciája meghatározza a klinikai képet - viszonylag kielégítő egészségi állapot, az általános intoxikáció enyhe szindróma, a Lyme-kórra jellemző egyéb megnyilvánulások hiánya és az immunválasz késleltetése.
Amikor a kórokozó különféle szervekbe és szövetekbe kerül, az immunrendszer aktív irritációja lép fel, amely általános és lokális humorális és celluláris hiperimmun választ eredményez.
A betegség ezen szakaszában az IgM antitestek, majd az IgG termelése a Borrelia flagellar flagellum 41 kD-os zászlójának megjelenésére adott válaszként következik be. A patogenezis fontos immunogénje az Osp C felszíni fehérjék, amelyek elsősorban az európai törzsekre jellemzőek.
A betegség előrehaladása (hiánya vagy elégtelen kezelése) esetén a spirochete antigének (16–93 kD polipeptidek elleni antitestek) spektruma megnő, ami hosszan tartó IgM és IgG termelést eredményez. A keringő immunkomplexek száma növekszik.
Az érintett szövetekben immunkomplexek is kialakulhatnak, amelyek aktiválják a gyulladás fő tényezőit - a leukotaktikus ingerek és a fagocitózis kialakulását. Jellemző tulajdonság a limfoplazmatikus beszűrődések jelenléte a bőrben, a bőr alatti szövetben, a nyirokcsomókban, a lépben, az agyban, a perifériás ganglionokban.
A sejtes immunválasz a betegség előrehaladtával alakul ki, míg a mononukleáris sejtek legnagyobb reakcióképessége a célszövetekben nyilvánul meg. Növeli a T-segítő és a T-szuppresszorok szintjét, a vér limfociták stimulációs mutatóját. Megállapítást nyert, hogy az immunrendszer celluláris komponense változásának mértéke a betegség lefolyásának súlyosságától függ.
A vezető szerepet az ízületi gyulladás patogenezisében azok a liposzacharidok alkotják, amelyek borreliát alkotnak, amelyek stimulálják az interleukin-1 szekrécióját a monocitikus-makrofág sorozat sejtjei, egyes T-limfociták, B-limfociták stb.
A viszonylag késői és enyhe borrelémiával kapcsolatos késleltetett immunválasz, az autoimmun reakciók kialakulása és a kórokozó intracelluláris perzisztenciája a krónikus fertőzés fő okai.
tünetek
A Lyme-kór lefolyása a korai és a késői szakaszokra oszlik. A korai időszakban megkülönböztetik a helyi fertőzés I. stádiumát, amikor a kórokozó a kullancs beszívása után bekerül a bőrbe, és a II. Szakasz - a borrelia elterjedése különféle szervekbe (melyeket a különböző szervekben és szövetekben a spirochetes eltávolításából származó klinikai tünetek széles skálája jellemez).
A késői periódust (III. Stádium) a fertőzés bármely szervben vagy szövetben való tartósága határozza meg (ellentétben a II. Stádiummal, bármely szerv vagy rendszer túlnyomórészt károsodásaként nyilvánul meg). A szakaszos megoszlás meglehetősen önkényes és csak a betegség egészére vonatkozik.
Először is, fontos a betegség diagnosztizálásában, másodszor, a klinikai képnek megvannak a sajátosságai, attól függően, hogy van-e eritéma a kullancscsípés helyén, vagy nincs, és végül bemutatja a makro- és mikroorganizmusok közötti kapcsolat sajátosságait.
A kórokozó terjedésének szakaszában, amelyet a klinikai manifesztációk polimorfizmusa jellemez, továbbra is meg lehet határozni az uralkodó tünetek csoportját, amelyek meghatározzák a klinikai folyamat változatát: lázas, neuritikus, meningeális, szív-, vegyes.
A klinikai szindróma lefolyásának és súlyosságának meghatározása segít meghatározni a kóros folyamat súlyosságát: enyhe, közepes, súlyos és rendkívül súlyos (ritkán) formák.
A betegség általában szubakut módon kezdődik, ha fájdalom, viszketés, duzzanat és bőrpír jelentkezik a fáklya elszívásának helyén. A betegek a mérsékelt fejfájásról, általános gyengeségről, rossz közérzetről, hányingerről, zsugorodásról és zavart érzékenységről panaszkodnak a lángcsípés területén.
Ugyanakkor megjelenik a jellegzetes bőrpír (a betegek 70% -a).A testhőmérséklet gyakrabban 38 ° C-ra emelkedik, néha hidegrázással jár. A lázas időszak 2–7 napig tart, a testhőmérséklet csökkenése után néha néhány napig megfigyelhető a szubfebril hőmérséklete.
A migráns eritéma - a betegség fő klinikai markere - 3-32 nap után (átlagosan 7) vörös makula vagy papula formájában jelenik meg a kullancscsípés helyén.
A harapás helyén a bőrpír területe kibővül, és az érintetlen bőrön világos vörös szegéllyel határolódik; a lézió közepén a változások intenzitása kevésbé kifejezett. Az eritéma mérete néhány centiméttől tízig (3-70 cm) lehet, azonban a betegség súlyossága nem függ méretüktől.
a kezdeti sérülés helyén, néha intenzív eritémát észlelnek, hólyagos és nekrózis jelenik meg (elsődleges befolyás). A szín intenzitása, a terjedő bőrelváltozások egyenletes az egész; a külső határon belül több piros gyűrű jelenhet meg, amelynek központi része az idő múlásával elhalványul. A korábbi eritéma helyett gyakran fokozódik a pigmentáció és a bőr hámlása.
Néhány betegnél a betegség manifesztációja a kullancscsípés helyén fellépő bőrkárosodásokra és enyhe általános tünetekre korlátozódik, néhány betegnél nyilvánvalóan a hematogén és lymphogen borelia terjed a bőr más területein, másodlagos eritéma fordul elő, de a főtől eltérően nincs elsődleges befolyás.
Egyéb bőr tünetek jelentkezhetnek: kiütés az arcon, urticaria, átmeneti punctate és kis gyűrűs kiütések, kötőhártya-gyulladás.
Általánosabb lymphadenopathia, torokfájás, száraz köhögés, kötőhártya-gyulladás, hereödéma ritkábbak. A betegség első tünetei általában enyhülnek és néhány nap (hét) alatt teljesen megszűnnek, még kezelés nélkül is.
A II. Szakasz a Borrelia terjedésével jár, elsődleges fókuszból a különböző szervekbe. Nem erythema formák esetén a betegség gyakran a betegség ezen szakaszára jellemző megnyilvánulásokkal nyilvánul meg, és súlyosabb, mint az erythema betegeknél.
A fejfájás esetleges károsodására utaló jelek már korán jelentkezhetnek, amikor a bőrpír továbbra is fennáll, ám ezekben az idõkben általában nem járnak a cerebrospinális folyadék gyulladásos változások szindrómájával.
Ebben az időszakban tanácsos megkülönböztetni a szérus meningitis, meningo-encephalitis és a perifériás idegrendszer károsodásának szindrómáit: szenzoros, elsősorban algialis szindróma myalgia, neuralgia, plexalgia, radiculoalgni formájában; amyotrophiás szindróma korlátozott szegmentális radiculoneuritis, izolált arcneuritis, mononeuritis, a kullancsszívás helyén elhelyezkedő, általános polyradiculoneuritis (Bannwart-szindróma), myelitis; néha meg lehet különböztetni a perifériás idegrendszer károsodásának paralízis szindrómáját, de ez rendszerint nem izolált.
A fertőzés pillanatától számított néhány héten belül szívkárosodás jelei jelentkezhetnek. Gyakrabban atrioventrikuláris blokk (1 vagy II fok, néha teljes), intraventrikuláris vezetési zavarok, ritmuszavarok. Bizonyos esetekben diffúzabb szívbetegségek alakulnak ki, ideértve a myopericarditist, a tágult miokardiopathiat vagy a hasnyálmirigy-gyulladást.
A III. Stádiumban, a betegség kezdetétől számított néhány hónaptól évekig terjedő időszakban, a Lyme-kór késői megnyilvánulásai jelentkezhetnek. A nagy ízületek visszatérő oligoarthritis-je jellemző, azonban a kis ízületek is érintettek lehetnek. A szinoviális membrán biopsziája kimutatja a fibrin lerakódásait, a villus hypertrophiát, az érrendszeri proliferációt és a súlyos plazmocitikus és limfocitikus beszűrődést.
A szinoviális folyadékban a leukociták száma 500 mm-től 1 mm-ig terjed. Legtöbbjük szegmentált. Gyakran megnövekedett fehérjetartalom (3-tól 8 g / l-ig) és glükóz.
A Lyme Arthritis hasonló a reaktív arthritishez. Idővel a krónikus gyulladásra jellemző változások figyelhetők meg az ízületekben: csontritkulás, porc elvékonyodása és elvesztése, kortikális és marginális usurák, néha degeneratív változások: subarticularis sclerosis, osteophytosis.
Az idegrendszer késői sérülései krónikus encephalomyelitisben, spasztikus paraparézisben, ataxiaban, törölt memória rendellenességekben, krónikus axonális radiculopathiaban, demenciában nyilvánulnak meg. Gyakran előfordul polineuropathia radikális fájdalommal vagy disztális paraszthesiával.
A betegek fejfájást, fokozott fáradtságot, halláscsökkenést észlelnek. A gyermekek növekedése és szexuális fejlődése lelassult. A III. Stádiumban fellépő bőrkárosodások közös dermatitisz, atrofikus akrodermatitisz és scleroderma-szerű változások formájában jelentkeznek.
A Lyme-boreliozis szövődményei nagyon ritkák és gyakrabban maradványos jelenségekként nyilvánulnak meg.
diagnosztika
A Lyme-kór diagnosztizálása különösen a késői időszakban nehéz a kifejezett klinikai polimorfizmus és a betegség tipikus megnyilvánulásainak gyakori hiánya miatt.
A Borrelia kultúrákat beteg emberektől nehéz megkülönböztetni. A szerológiai módszereket széles körben használják a diagnózis megerősítésére. Hazánkban a közvetett immunfluoreszcencia reakciót (n-RIF) és az enzimmel jelölt antitestekkel (ELISA) végzett reakciókat alkalmazzák a borrelia antitestek kimutatására.
Vannak azonban a betegség lefolyásának szeronegatív változatai. A szifilisznél gyakran téves pozitív eredményeket figyelnek meg. A lehetséges fertőzést úgy lehet megítélni, hogy a borrelia kimutatása egy szopó kullancs bélkészítményeiben sötétmezős mikroszkóp segítségével történik.
A Borrelia az érintett szervekben és szövetekben kimutatható elektronmikroszkóppal, speciális ezüstfestéssel és monoklonális anti-borreliosis antitestekkel. A láncok polimerizációjának ígéretes módszere (polimeráz láncreakció - PCR), amelynek használata lehetővé teszi a diagnózis megerősítését kevés mikrobás testtel a testben.
A differenciáldiagnosztikát kullancsos encephalitis, szérus meningitis és meningoencephalitis, reaktív és reumatoid arthritis, akut reuma, neuritis, radikuloneuritis, vezetőképesség és ritmuszavarral járó szívbetegségek, szívizomgyulladás, különféle etiológiájú dermatitisz esetén végezzük.
kezelés
A Lyme-kór kezelése olyan terápiás intézkedések sorozatát foglalja magában, amelyekben az etiotropikus terápia vezető szerepet játszik.A gyógyszereket orálisan vagy parenterálisan kell felírni, a klinikai képet és a betegség periódusától függően.
Az orális készítmények közül a tetraciklin antibiotikumok előnyösek. A gyógyszereket a betegség első periódusában írják elő, eritéma jelenlétében a kullancsszívás, láz és az általános intoxikáció tünetei mellett, feltéve, hogy nincsenek az idegrendszer, a szív, az ízületek károsodásának jelei.
Nem csökkentheti a gyógyszer egyetlen adagját és a gyógyszerek szedésének gyakoriságát, mivel a terápiás hatás elérése érdekében folyamatosan fenn kell tartani az antibiotikum megfelelő bakteriosztatikus koncentrációját a beteg testében.
Ha a betegek az idegrendszer, a szív, az ízületek károsodásának jeleit mutatják (akut és szubakut betegségben szenvedő betegek esetén), nem javasolt tetraciklin-gyógyszerek felírása, mivel néhány betegnél a kezelést követően késő tünetek fordultak elő, késői szövődmények, a betegség krónikus lefolyást kapott.
A neurológiai, szív- és ízületi elváltozások kimutatására általában penicillint vagy ceftriaxont használnak. Az ajánlott penicillin-kezelési módszerekkel ellentétben a gyógyszer egyetlen adagját, az alkalmazás gyakoriságát és a kezelési időtartamot határoztuk meg.
A benzilpenicillint (penicillin G) napi 8 alkalommal (az intervallum szigorúan 3 óra elteltével) intramuszkulárisan 500 ezer egységre írják fel. A tanfolyam 14 napig tart. A meningitis (meningoencephalitis) klinikai tüneteit mutató betegek esetén az egyetlen penicillin adag a testtömegtől függően 2-3 millió egységre növekszik, és az agy-gerincvelő folyadék normalizálása után 500 ezer egységre csökken.
A penicillin ismételt beadása folyamatos baktériumölő koncentrációt tart fenn a vérben és az érintett szövetekben. Hasonló penicillin terápiás rendszert teszteltünk és sikeresen alkalmaztak a szifilisz kezelésében, amelynek patogenezise nagyrészt hasonló a Lyme-kór patogeneziséhez.
Így megfigyelhető a központi idegrendszer korai károsodásának hasonló mechanizmusa ezekben a fertőzésekben, az immunológiai folyamatok közös jellemzői és a kórokozók hasonlósága mindkét fertőzésnél.
Jelenleg a Lyme-kór kezelésére a leghatékonyabb gyógyszer a ceftriaxon (longacef, rocefin), napi 1-2 g adagban. A túra időtartama 14-21 nap.
Izolált bőrelváltozásokkal járó krónikus folyamat során pozitív eredményeket lehet elérni a tetraciklin antibiotikumok kezelésével.
Vegyes fertőzés (Lyme-kór és kullancsos encephalitis) esetén a kullancs elleni gamma-globulint antibiotikumokkal együtt alkalmazzák.
A borreliaval fertőzött kullancsharapás áldozatainak megelőző kezelését (a vastagbél tartalmának és hemolimfájának vizsgálatát sötétmezőmikroszkóppal végezzük) 0,5 g tetraciklintel végezzük, naponta négyszer, 5 napig.
Az antibiotikumos terápia mellett patogenezikus kezelést is alkalmaznak. A klinikai megnyilvánulásoktól és a folyamat súlyosságától függ.Tehát magas láz, súlyos mérgezés esetén, méregtelenítő oldatokat parenterálisan, meningitis - dehidrációs gyógyszerekkel, a koponya és perifériás idegek neuritisével, ízületi fájdalommal és ízületi gyulladással - fizioterápiás kezeléssel.
Szívkárosodás jeleivel rendelkező betegeknek napi háromszor 0,5 g pananginot vagy aspartot kell felírni, napi 4x riboxint 0,2 g. Immunhiány kimutatása esetén a timint napi 10-30 mg-os adaggal írják elő 10-15 napig.
Azoknál a betegeknél, akiknek autoimmun megnyilvánulásainak tünetei vannak, például gyakran ismétlődő artritisz, a delagilt napi egyszeri 0,25 g mennyiségben írják elő nem szteroid gyulladáscsökkentő szerekkel (indometacin, methindole, brufen stb.) Kombinálva. A kezelés időtartama 1-2 hónap.
A betegeket az év folyamán dinamikus orvosi megfigyelésnek vetik alá (fertőző betegség szakembere, terapeuta, neuropatológus, közvetett immunfluoreszcencia reakciót készít háromhavonta), ezt követően megállapítják, hogy a fertőzés hiányzik vagy krónikus.
megelőzés
A Lyme-kór specifikus megelőzését még nem fejlesztették ki. A nem-specifikus megelőző intézkedések hasonlóak a kullancsos encephalitis esetében. A fertőzés megelőzésének nagyon hatékony módja a kullancsok elszívásának megakadályozása (védőruházat és elrettentő eszközök használata).
A Lyme-kór tünetei és kezelése
A Lyme-kór vektor által terjesztett betegség, amelyet a Borrelia nemzetség baktériumai okoznak. Nehéz kimerítő választ adni a betegség előfordulásáról. A Lyme-kórot az orvosi szakirodalomban „nagy mimikának” nevezik.
Ennek a névnek az az oka, hogy a betegséget tünetek polimorfizmusa kíséri, és a betegek dermatológushoz, neuropatológushoz, reumatológushoz fordulnak, és ritkán lépnek fel a fertőző betegségek irodájába.
Lyme-kórról Európában, Észak-Amerikában, Ázsiában és Ausztráliában számoltak be. Oroszországban és Ukrajnában egyre inkább növekszik az előfordulási arány. Az emberekben a Borrelia iránti érzékenység magas. Tehát olyan híres személyiségek, mint Ben Stiller, Christy Turlington, Richard Gere, Avril Lavigne, Ashley Olsen szenvedtek Lyme-kórban.
okok
A betegség kórokozója a Borrelia nemzetségbe tartozó baktériumok (B.burgdorferi, B. afzelii, garinii), amelyek a Spirochaetaceae családba tartoznak. Az ixodid kullancsok (I.ricinus, I.pacificus, I.damini) hordozzák a Borrelia-t.
A fertőzött kullancs az életciklusának bármely aktív szakaszában fertőző: lárva, nimfa vagy szexuálisan érett egyed szakaszában.
A Lyme-kór előfordulásának növekedését a tavaszi-őszi időszakban lehet megfigyelni, ami természetesen a kullancsok magas aktivitásával jár ebben a szezonban. Az ixodid kullancsok erdőkben és erdőpark városi területeken élnek.
tünetek
Az inkubációs periódus átlagosan egy-két hét, de akár egy évig is meghosszabbodhat. A Lyme-kór klinikai képében szokás három különbséget tenni. De érdemes megjegyezni, hogy a fertőzött személy nem minden esetben alakul ki mindhárom szakaszban. Tehát néhány betegnél a betegség az első stádiumban ér véget, másokban csak a harmadik stádiumban válik nyilvánosságra.
Az első szakasz tünetei. A kullancscsípés helyén papula (csomó) jelenik meg.Fokozatosan a bőrpír terület a periféria mentén bővül. Az eritéma széle intenzíven vörös, kissé emelkedik a bőr fölé. Az eritéma központjában a bőr sápadtabb.
Az átmérőjű eritéma mérete 10-50 cm, gyakran az eritéma az alsó végtagokon, a hason, a hát alján, a nyakon, az axillary régióban és az ágyékban helyezkedik el. A bőr az eritéma területén melegebb, mint a bőr egészséges területei. Időnként viszketés, égés a harapáson. A folt néhány napig fennáll, majd fokozatosan sápadtá válik, így a pigmentáció és a hámlás megmarad.
Egyes betegekben jóindulatú lymphocytoma jelentkezik - közepesen fájdalmas vörös pecsét a duzzadt bőrön. A limfocitómát leggyakrabban a fülgörbék, mellbimbók, arc, nemi szervek területén lokalizálják.
Az elsődleges lézió helyéről származó borrelia a nyirokon át terjed a regionális nyirokcsomókba. Tehát limfadenopathia megfigyelhető. Ezen felül a fertőzött személy panaszkodhat gyengeségre, izom- és fejfájásra, lázra.
A második szakasz tünetei. A Borrelia eljut a szervekbe és szövetekbe. Tehát másodlagos eritéma, rózsaos vagy papuláris kiütés új limfocitómákat képezhet a bőrön.
A fertőző folyamat általánosulását fejfájás, izomfájdalom, émelygés (ritkábban hányás), egyes esetekben a hőmérséklet emelkedése kíséri.
Ebben a szakaszban a következő szindrómák jellemzőek:
- agyhártya;
- neurológiai;
- Cardiology.
Gyakran a második stádium tünetei a negyedik vagy ötödik héten fordulnak elő, és több hónapig fennállnak.
A meningeális szindróma a serozus meningitis következménye. Ezt az állapotot láz, súlyos fejfájás, felnézett fájdalom, hányás, amely nem enyhíti, fényérzékenység, hangirritáló hatás.
A merev nyakat és más tipikus meningeális jeleket rögzítik. Egy személy encephalitisben vagy encephalomyelitisben is kialakulhat, paraparesisben vagy tetraparesisben fordulhat elő. A koponya idegeinek lehetséges neuritis, gyakrabban halló és oculomotoros.
A betegek alvászavarokat, érzelmi labilitást, szorongást, rövid távú látási és halláskárosodásokat tapasztalhatnak.
A Lyme-kórra a Bannavart lymphocytic meningoradiculoneuritis, a cervicothoracic radiculitis, a meningitis és a lymphocytic pleocytosis kialakulása jellemző.
A szívszindróma gyakran a betegség ötödik hetében alakul ki, és az atrioventrikuláris vezetőképesség megsértésével, a pulzus lelassulásával vagy fokozódásával, a szívizomgyulladás vagy perikarditisz jeleivel jár. Érdemes megjegyezni, hogy a szívkárosodás kevésbé gyakori, mint az idegrendszer. Ezen túlmenően kötőhártya-gyulladás, iritis, mandulagyulladás, faringitisz, hörghurut, hepatitisz, splenitisz figyelhető meg.
A harmadik szakasz tünetei. Ennek a stádiumnak a tünetei meglehetősen későn jelentkeznek: néhány hónappal, néha évekkel a fertőzés után. Az ízületek (a betegek 60% -a), a bőr, a szív és az idegrendszer legjellemzőbb sérülései.
A Lyme-kórban elsősorban a nagy ízületek (ulnar, térd) vannak érintettek. Az érintett ízületek duzzadt és fájdalmas, korlátozott a mozgás.Jellemző az ízületkárosodás szimmetria, a folyamat relapszus jellegű. Az ízületek és porcok hosszan tartó gyulladásos folyamata romboló változásokhoz vezet.
A krónikus neurológiai elváltozások a következők formájában jelentkeznek:
- encephalitis;
- polyneuropathia;
- demencia;
- ataxia;
- Memória rendellenességek.
A bőr megnyilvánulásait az akrodermatitisz fejlődése jellemzi. Ez a bőr atrófiája helyi hiperpigmentációval, gyakran a folyamat végtagokra lokalizálódik.
diagnosztika
A Lyme-kór diagnosztizálása során figyelembe veszik a járvány előzményeit (erdőbe látogatás, kullancscsípés), valamint a klinikai képet. Érdemes megjegyezni, hogy sok ember egy időben sem veszi észre a kullancscsípést.
A PCR segítségével a laboratóriumi asszisztensek meg tudják határozni a Borrelia DNS-ét a bőr, cerebrospinális és ízületi folyadékok és vér biopsziájában. A PCR elkerüli a hamis eredményeket.
kezelés
Lyme-kórban szenvedő betegek kezelésére etiotrop és patogenetikus terápiát alkalmaznak. Fontos figyelembe venni a betegség stádiumát is.
Az etiotrop kezelést különféle antibiotikumokkal végzik. Tehát a betegség első szakaszában, eritéma jelenlétében és a belső szervek károsodása nélkül, orálisan felírják a tetraciklineket, az aminopenicillineket. A betegség első szakaszában megkezdett antibakteriális kezelés megakadályozza a Lyme-kór további progresszióját.
A patogenezikus kezelés a belső szervek létező egyidejű sérülésein alapul. Szóval, szívkárosodással, olyan rendellenességekkel, amelyeket antibiotikumok szedése nem szüntet meg, elhúzódó meningitis, meningoencephalitis, kortikoszteroidokat írnak elő.
Artritiszben a kortikoszteroidokat nemcsak intramuszkulárisan vagy orálisan, hanem intraartikulárisan is felírják. Monoarthritis esetén és a gyógyszeres kezelés hatásának hiányában synovectomia javallatos.
Magas láz, súlyos mérgezés esetén a méregtelenítő szereket parenterálisan adják be.
megelőzés
Ha erdőterületet (parkvidéket) látogat meg, az általános megelőzés a rovarriasztók használatára korlátozódik, olyan ruházat viselésével, amely a testét a lehető legnagyobb mértékben lefedi. Kullancscsípés esetén azonnal forduljon a klinikához, ahol helyesen eltávolítják, meg fogja vizsgálni a harapás helyét, és további megfigyelést nyújt az egészségi állapotáról.
Ha valaki gyakran a saját nyaralójában tartózkodik, akkor nem szabad véletlenszerű intézkedéseket tenni. A kutyával való séta után alaposan meg kell vizsgálnia, hogy nincs-e kullancs a testén.
Egy endemikus régióban végzett kullancscsípés után hosszantartó hatású antibiotikumokat írnak elő sürgősségi megelőzés céljából (például a bicillin-5 egyszeri intramuszkuláris adagja 1500 ezer egység).
LYME: első tünetek, kezelés, prognózis és következmények
A Lyme-kór (kullancsos borreliosis) egy fertőző, természetes fokális, vektorok által terjesztett betegség, amelyet spirochetes okoz, és kullancsok terjesztnek, hajlamos a relapszusra és a krónikus lefolyásra, valamint a bőr, az idegrendszer, a szív és az izomrendszeri rendszer túlnyomó károsodása.
A kóros folyamat tározója és forrása számos házi és vadon élő madárfaj és gerinces (rágcsálók, jávorszarvas, fehérfarkú szarvas stb.). Több mint kétszáz vadállatfaj van kullancscsaládos.
A Lyme-kór átvitelének fő mechanizmusa a vér útján történő átvitel. Ritka esetekben a kórokozók a testbe nyers tej (kecske) fogyasztásakor kerülnek be a testbe, nyállal a kullancscsípések, széklet révén (ha a harapás helyén fésülködés közben dörzsölik őket).
Az immunitás e betegség után instabil, a gyógyulás után néhány évvel újbóli fertőzés lehetséges. A fertőzés kockázati tényezőinek nevezzük a vegyes erdőkben (kullancsos élőhely) való tartózkodást május és szeptember vége között.
Tünetek és jelek
Ennek a betegségnek a menete korai és késői szakaszokra oszlik. Az első a helyi fertőzés első szakaszát foglalja magában. Ebben az időszakban a kórokozó kullancscsípés után kerül a bőrbe. A Borrelia ezután különféle szervekre terjed, így a több szerv károsodásának tünetei ebben a szakaszban jellemzőek.
Az ilyen szakaszokra történő felosztás feltételes és csak a betegség egésze számára elfogadható. Előfordulhat, hogy a stádium nem figyelhető meg, egyes esetekben csak az első stádium lehet jelen, és a Lyme-kór néha csak késői tünetekkel nyilvánul meg.
A korai időszakban megkülönböztetik a nem-eritéma és az eritéma formáját. Ez fontos a betegség diagnosztizálása szempontjából, emellett a klinikai képnek vannak bizonyos tulajdonságai, attól függően, hogy a borrelia harapásának helyén van-e eritéma vagy nincs-e rajta eritéma.
A kórokozó terjedésének szakaszában, amelyet a klinikai tünetek sokasága jellemez, meg lehet különböztetni a domináns tüneteket, amelyek meghatározzák a betegség lefolyását:
- neuntes,
- zaklatott,
- szív,
- agyhártya,
- összekeverjük.
A Lyme-kór súlyossága és változata segít meghatározni a kóros folyamat súlyosságát:
- egy egyszerű,
- átlagosan
- súlyos fok
- ritkán rendkívül súlyos formában.
Ennek a betegségnek az inkubációs periódusa egytől húsz napig terjed. Megbízhatóságát a kullancsszívás tényének megállapításának pontossága határozza meg. A betegek körülbelül harminc százaléka nem emlékszik rá, vagy tagadja a harapás tényét.
Jelenleg a bőr specifikus eritéma jelentkezik (a betegek akár hetven százaléka). A testhőmérséklet szubfebriális számra nő, néha hidegrázás jelentkezhet. A lázas időszak legfeljebb egy hét.
A Lyme-kór fő klinikai jele az erythema migrans. Három-harminchárom nap után (átlagosan hét nap) vörös papulák vagy makula formájában jelenik meg a közvetlen kullancscsípés helyén. A körüli bőrpír fokozatosan bővül, egészséges bőrre korlátozódik, élénkvörös szegéllyel.
A sérülés központjában a változások kisebb fokú megfigyelése figyelhető meg. Az eritéma mérete néhány centimétről hetven milliméterre változhat, azonban a betegség súlyossága nem függ a méretüktől.
A kezdeti sérülés helyén bizonyos esetekben intenzív eritéma figyelhető meg, miközben hólyagos és nekrózisos fókusz lép fel.A terjedő patológiás fókusz intenzitása teljes hosszában egyforma, több piros gyűrű figyelhető meg a külső határokon belül. Az idő múlásával központi része elhalványul.
A korábbi eritéma helyén a pigmentáció, valamint a bőr hámlása gyakran fennállhat. Néhány betegnél a betegség megnyilvánulása a kullancscsípés közvetlen helyén fellépő bőrkárosodásokra korlátozódhat, míg az általános tünetek enyhék.
A borrelia néha elterjed a bőr más területein, másodlagos eritéma fordulhat elő. Egyéb bőr tünetek lehetnek csalánkiütés, arckiütés, gyűrű alakú átmeneti, kicsi és precíz kiütések, kötőhártya-gyulladás.
A Lyme-betegséggel járó eritéma néha hasonló lehet az erysipelasához, a regionális lymphadenitis jelenléte elfedheti a tularemiat és a tífust. A bőr tüneteit a legtöbb esetben merev nyaki izmok, fejfájás, hidegrázás, láz, a csontok és izmok vándorlási fájdalmai, ízületi fájdalom, súlyos fáradtság és gyengeség jelentik.
A Lyme-kór második szakaszát a borrelia terjedése az elsődleges fókuszból a különböző szervekbe jellemzi. A betegség nem eritéma formáját a klinikai tünetek súlyosbodása jellemzi. Meglehetősen korai tünetek jelentkezhetnek, amelyek azt mutatják, hogy a menin károsodott.
Ebben az időben a bőr eritéma továbbra is fennállhat. Ebben az esetben a cerebrospinális folyadékban még mindig nincs gyulladásos változás. A betegség kialakulásától számított néhány héten vagy hónapon belül a betegek tizenöt százalékánál nyilvánvaló tünetei vannak az idegrendszer károsodásának.
Ebben az időszakban megkülönböztethetők a szérus meningitis, a meningo-encephalitis és a perifériás idegrendszer sérülései: myalgia, plexalgia, neuralgia, amyotrophic szindróma, izolált arcneuritis. A szívkárosodás jelei általában a betegség kezdete után néhány héten jelentkeznek.
Ide tartoznak a nagy ízületek visszatérő oligoarthritis. A szinoviális membrán biopsziája során fibrin lerakódásokat, zavaros hipertrófiát és érrendszeri proliferációt észlelnek.
Az idegrendszer késői sérülései közül a krónikus encephalomyelitis, a spasztikus paraparézis, az ataxia, a törölt memória rendellenességek, a demencia, a krónikus axonális radiculopathia.
A betegek fokozott fáradtságot, fejfájást, halláskárosodást jelentenek. A gyermekek késik a szexuális fejlődésben és a növekedésben. A harmadik stádiumban a bőr sérülései a dermatitis, a scleroderma-szerű változások és atrofikus acrodermatitis általános formájában jelentkeznek.
diagnosztika
A Lyme-kór diagnosztizálása nehéz, különösen a betegség későbbi szakaszaiban a klinikai léziók sokasága és a tipikus tünetek gyakori hiánya miatt. Epidemiológiai adatokon, a klinikai képen alapul, és a szerológiai vizsgálatok eredményei megerősítik.
Megbízható diagnózist lehet fontolóra venni abban az esetben, ha az erythema migrans kórtörténetét észlelték - ez a kóros folyamat markere.
A láncpolimerizációs módszer szintén hatásos, amelynek használata megerősíti a diagnózist a testben minimális számú mikrobával.
Nem specifikus változásokat észlelnek a perifériás vérben, elsősorban a gyulladásos változások mértékét tükrözik.
kezelés
A Lyme-betegséget a fertőző betegségek kórházában kezelik. Az első szakaszban az antibiotikum-terápia indikációja két-három hét. A választott gyógyszerek a doxiciklin, az amoxicillin, a tartalék antibiotikuma - a ceftriaxon.
Az ilyen kezelés hátterében azonban allergiás reakciókat (intoxikáció a kórokozók tömeghalálának, láznak) lehet megfigyelni. Ebben az esetben az antibakteriális gyógyszereket megszüntetik, majd kisebb adagokban folytatják bevitelüket.
A betegség második szakaszában az antibiotikum-terápiát három-négy héten keresztül folytatják. Ha a cerebrospinális folyadékban nincs változás, akkor az amoxicillin és a doxycyclin javasolt. Ilyen változások esetén cefotaximot, ceftriaxont vagy benzilpenicillint alkalmaznak.
A Lyme-kór harmadik stádiumában az antibakteriális terápiát is előírták amoxiciklinnel vagy doxi-ciklinnel. A minimális kezelési idő négy hét. Hatás hiányában a ceftriaxon, cefotaxim vagy benzilpenicillin javallott.
Következmények és előrejelzés
Az antibakteriális szerek korai alkalmazása jelentősen csökkentheti a kezelés időtartamát és megakadályozhatja a betegség harmadik stádiumának kialakulását.
A Lyme-kórban a szövődmények ritkák, gyakran maradvány (maradvány) jelenségekként nyilvánulnak meg.
megelőzés
Jelenleg nem dolgoztak ki speciális módszereket e betegség konkrét megelőzésére. A nem specifikus intézkedések között szerepel az elrettentő eszközök és a speciális védőruházat használata, a nyerstej felhasználásának korlátozása.
Hagyj hozzászólást